В современной медицине существует немало способов удаления рубцов и шрамов: можно вырезать шрам — провести пластику рубцов, или хирургическое иссечение рубцов, криодеструкция рубцов, гормональное лечение рубцов, разнообразные мази для рассасывания рубцов, удалить рубец позволяет и химический пилинг, силиконовые пластины, технологии лазерного удаления шрамов.
Среди всех перечисленных методов лечения рубцов кожи, шлифовка лазером рубцов и шрамов вне конкуренции, так как обеспечивает наилучший и максимально предсказуемый результат разглаживания рубцов любого происхождения. Важно, что лазер рассасывает рубцы быстро, безвредно и без побочных эффектов, свойственных другим методикам рассасывания шрамов.
Возможности лазеров при удалении шрамов в медицине практически безграничны. Лазерная шлифовка швов — это:
- лечение рубцов от угрей и рубцов от прыщей;
- лечение рубцов после ветрянки и других сопровождающихся сыпью и образованием рубчиков болезней;
- удаление шрамов от прививок на руке, таких как рубцы от БЦЖ и осповакцины;
- лечение келоидных швов;
- устранение смертельно опасных для самооценки многих женщин рубцов после кесарева сечения;
- удаление послеоперационных рубцов лазером позволяет устранять не только шрамы после операции и шрамы от аппендицита, но даже проводить успешное лечение рубцов после ожога;
- выведение татуировок на шрамах (шлифовка позволяет удалить и шрам, и татуировку без иссечения шрама);
- сведение шрамов после шрамования;
- коррекция гипертрофических рубцов головы, позволяет модифицировать даже шрамы от пересадки волос, и т.п.
В связи с тем, что человека всегда волновала его внешность, появление лазерных технологий в косметологии произвело настоящий бум по количеству и разнообразию исправляемых ими недостатков. Однако из-за малоизученности и большой стоимости процедур лазерное косметологическое оборудование распространено лишь в больших городах.
Целью курсовой работы является разработка установки, предназначенной для коррекции рубцов и шрамов (в первую очередь — келоидных рубцов), а именно: выбор типа коррекции, длины волны и активной среды лазера, расчёт параметров активной среды, мощности и КПД установки, выбор источника накачки лазера.
1 сущность лазерного метода коррекции шрамов
1.1 Виды шрамов
Шрам (рубец) — это прослойка соединительной ткани. Причиной возникновения рубца может быть любое повреждение кожи. В медицине считается, что рубцы являются результатом замещения собственных тканей кожи на соединительную в результате различных повреждений: механическое воздействие, температурное (рубцы образуются после ожогов), кожных болезней (так называемое постакне).
Лазерное лечение глаукомы
... проекцией. Иногда сохраняется небольшой островок поля зрения в височном секторе. Экскавация тотальная. Лазерное лечение глаукомы Появление в начале 60-х годов прошлого столетия лазеров ознаменовало собой ... вследствие растяжения ткани между рубцами и увеличения просвета между волокнами трабекулы. Целлюлярная теория основана на данных о том, что после лазерных ожогов погибшие трабекулярный матрикс ...
Проблема рубцов является общей как для врачей-дерматологов, так и хирургов-косметологов. Каждый из этих специалистов занимается данной проблемой. Рубцы не так просты, как кажется на первый взгляд. Существует много подвидов и групп. Например, важно разделять физиологическое рубцевание и патологическое. Физиологическое — это когда после травмы рубец постепенно бледнеет и становится компактным. А иногда вдруг начинается обратный процесс — рубец увеличивается, становится ярче, краснеет или синеет. В этом случае развивается патологическое рубцевание, и тогда необходимо вмешательство специалиста для принятия решения о коррекции процесса. Рубец может возникнуть после травмы, операции, пирсинга и так далее и является результатом закрытия тканевого дефекта вновь образованной соединительной тканью. Если повреждение затрагивает только эпидермис, то следов не остается, так как клетки базального слоя эпидермиса сохраняют способность к полной регенерации в течение всей жизни. Если же повреждение затрагивает более глубокие слои кожи (дерму), то тканевый дефект заполняется грануляционной тканью, которая в дальнейшем формируется в рубец.
Чтобы эффективно удалить рубец или разгладить его, сначала необходимо определить вид рубца кожи. В косметологии рубцы делятся на несколько видов:
Нормотрофический рубец — это оптимальный вариант рубца, который возникает при нормальной реакции тканей на травму. Нормотрофический рубец лежит на уровне нормальной здоровой кожи, он эластичный и светлый. Рассасывание таких рубцов может даже происходить самостоятельно, без лечения.
Атрофические и гипотрофические рубцы возникают тогда, когда при затягивании раны образуется недостаточное количество коллагена. Это западающие, втянутые рубцы, находящиеся ниже уровня кожи. Несмотря на светлый цвет, гипотрофические и атрофические рубцы заметны, поэтому атрофический рубец в лечении уже нуждается.
Гипертрофические рубцы, наоборот, возникают при избыточной реакции тканей на травму. В этом случае образование рубца, как правило, проходит в неблагоприятных условиях. Избыток коллагена не может полностью рассосаться, в результате чего появляется рубец гипертрофированный, выступающий над поверхностью кожи, как правило, более темный, очень заметный. Гипертрофические рубцы чаще всего нуждаются в процедуре лазерной шлифовки рубцов.
Келоидные рубцы — самые заметные и неприятные. Причины образования келоидного рубца примерно такие же, как гипертрофического. Келоидный рубец резко выступает над уровнем кожи, причем рубец, как правило, шире своего основания. Цвет келоидного рубца обычно розовый с выраженным синюшным оттенком. Кроме неприглядного внешнего вида, гипертрофические келоидные рубцы являются крайне болезненными. Поэтому, даже отложив в сторону эстетические соображения, необходимость удаления келоидных рубцов очевидна.
2 Основные методы лазерной коррекции шрамов
Существует два метода лазерного удаления рубцов:
— Лазерное лечение шрамов и рубцов неодимовым лазером — это средство от шрамов, эффективного лечения швов и метод убрать рубцы, с помощью которого рубцовая ткань преобразуется в нормальную. В процессе лечения лазером рубцов импульсное воздействие неодимового лазера размягчает и сравнивает рубец с кожей. Возможно даже восстановление волос на шрамах волосистой части головы!
Пилинг кожи лица в условиях салона красоты
... уменьшение разных дефектов - угрей, рубцов, следов от ожогов. Пилинг не только хорошо очищает кожу, но и усиливает кровообращение в тканях, питает кожу кислородом и даже предупреждает появление ... процедура обновления кожи показана практически всем. Она актуальна не только при появлении признаков старения, но и способна решить существенные эстетические проблемы: акне, удаление рубцов, шрамов, борьба ...
— Корректировка рубцов методом микродермабразии — лазерная шлифовка шрамов и рубцов эрбиевым или СО 2 -лазером. Коррекция шрамов и устранение рубцов микродермабразией происходит за счет того, что лазер слой за слоем удаляет рубцовую ткань. Лечение шармов дермабразией позволяет проводить коррекцию рубцов всех видов, прежде всего гипертрофических и нормотрофических рубцов. Метод удаления рубцов лазером подходит и для атрофических рубцов. Выравнивание рубцов этого вида совмещается с последующей пластикой шва. Атрофические рубчики сначала шлифуют эрбием, а в ходе последующей пластики шрама заполняют биодеградирующими гелями или коллагеном, чтобы сравнять рубец с поверхностью кожи.
Преимущества лазерной шлифовки:
- только лазерная шлифовка рубцов и шрамов в процессе пластики рубца способна деликатно и с точностью до микрона устранить рубцовую ткань, чего не позволяет ни один другой метод лечения рубцов;
- только шлифовка лазером рубцов и шрамов в достаточном количестве запускает синтез коллагена — «строительного материала» для обновления кожи;
- только процесс удаления шрамов лазером стимулирует активное деление здоровых клеток, тем самым обеспечивая устранение шрамов, рассасывание рубцов и формирование новой гладкой кожи;
- только луч лазера против рубцов обладает бактерицидным действием, нивелируя риск инфекции и осложнений в процессе лечения шрамов и рубцов микродермабразией.
При дермабразии луч лазера действует деликатно и бережно. Он концентрируется в определенной точке (с точностью до миллиметра) и, нагревая, испаряет тканевую жидкость вместе с клеткой, не повреждая окружающие ткани и эпидермис. Одновременно лазер коагулирует и стерилизует поверхность раны, поэтому заживление происходит быстрее. Целебным является и само лазерное излучение — оно улучшает большинство обменных процессов: улучшает циркуляцию крови, повышает содержание кислорода, снижает отечность тканей, активизирует общий и клеточный иммунитет, уменьшает аллергические реакции кожи. Применение этой технологии не имеет возрастных ограничений. Абсолютных противопоказаний также нет, а относительными могут считаться лишь онкологические заболевания внутренних органов, инсульты в остром периоде, туберкулез и системные заболевания крови в острой стадии.
3 Некоторые особенности лечения келоидных рубцов
Келоидные рубцы любят притворяться гипертрофическими. Очень важно, чтобы доктор смог отличить одно от другого. Иначе лечение может быть не только безрезультатным, но и опасным. Келоидными рубцами медики заинтересовались еще в конце XIX века, обратив внимание на то, что некоторые рубцы продолжительное время после получения травмы развиваются и дальше и сильно перерастают границу повреждения участка кожи. Если в случае с гипертрофическими рубцами их размеры четко соответствуют размеру повреждения, то в случае с келоидами они могут возникать на месте небольшого повреждения и превышать первичную площадь в несколько раз.
Чаще всего келоидные рубцы развиваются на ушных раковинах, грудной клетке, реже — на суставах. Известны случаи развития келоидных рубцов на лице.
Развитие келоидных рубцов происходит в четыре этапа:
— Стадия эпителизации означает, что травмированный участок покрывается тонкой пленкой плоского эпителия, через 7 — 10 дней начинает грубеть и слегка уплотняется, цвет его из розового становится более бледным. В таком состоянии рубец находится 2-2,5 недели.
- Стадия набухания характеризуется увеличением рубца, болезненностью при контакте с ним, рубец уже возвышается над уровнем кожи. Через 3 — 4 недели болезненность уменьшается, а покраснение усиливается, приобретая цианотичный оттенок.
- Стадия уплотнения — рубец уплотняется на всем протяжении, очагово покрывается плотными бляшками, становится бугристым и внешне напоминает келоид.
- Стадия размягчения — рубец бледнеет, становится мягким, подвижным и безболезненным.
Процесс может перейти в стадию размягчения, и рубец сохранит келоидный характер.
По своим разновидностям келоиды подразделяются на молодые и старые. Тактики лечения этих двух форм кардинально отличаются. Молодые келоиды — это келоиды со сроком существования от 3 месяцев до 5 лет. Характеризуются активным ростом, имеют гладкую блестящую поверхность и цвет от красного до цианотичного. Старые келоиды — это келоиды со сроком существования от 5 до 10 лет. Характеризуются неровной морщинистой поверхностью, иногда — западанием центральной части, более бледной окраской по сравнению с молодыми келоидами.
Ученые до сих пор не могут четко сказать, что же является инициирующим фактором для развития келоидных рубцов. К известным причинам относят и хирургическое вмешательство, и татуировки, и вакцинацию, и укусы зверей или насекомых, и ожоги, и пирсинг, и даже спонтанное развитие без предшествующей травмы (в очень редких случаях, но имеющих место быть).
Никто из врачей не может объяснить, почему в одних случаях появляются гипертрофические рубцы, а в других -келоидные. Еще одно отличие келоидных рубцов от иных — они ощутимо болят. Многие пациенты с келоидными рубцами жалуются на нудящий зуд (другие рубцы, как правило, не доставляют физического дискомфорта).
Что касается лечения шрамов и рубцов, то здесь все сложнее, чем с другими рубцами. Сейчас выделяют несколько направлений:
Криотерапия. При этой методике используются жидкий азот и термоэлемент для достижения температуры минус 40 градусов по Цельсию. Криотерапия способствует уплощению келоидных рубцов, но совершенно не подходит для лечения темнокожих пациентов из-за риска появления пигментации.
Лучевая терапия. Известно, что в мире было проведено около 15 исследований эффективности лучевой терапии для лечения келоидов. Главный эффект такого лечения — предупреждение дальнейших рецидивов, но облучение не очень полезно для всего организма.
Хирургическое иссечение, при котором уменьшают площадь поражения. Возможно удалить всю массу рубца и заменить келоид более тонким, косметически приемлемым рубцом. По сути, это замена одного рубца на другой.
Лазерная шлифовка, при которой испаряют ткань келоидного рубца. Эффект близок к эффекту хирургического иссечения.
4 Распределение энергии при лазерном облучении биотканей
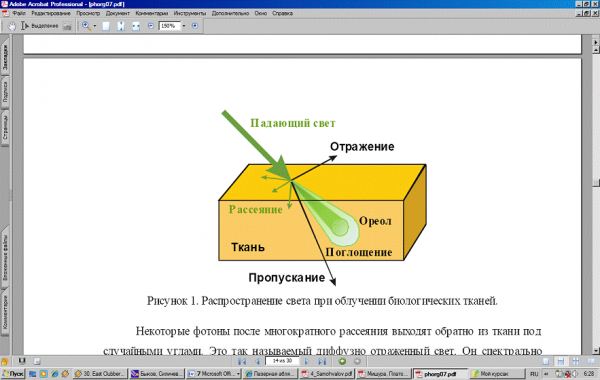
Рисунок 1.1 — Распространение света при облучении биотканей
Некоторые фотоны после многократного рассеяния выходят обратно из ткани под случайными углами. Это так называемый диффузно отражённый свет. Он спектрально зависим. Доля энергии диффузно отражённого света может достигать 30-40% от энергии падающего луча.
Рассеянные фотоны постепенно удаляются о оси пучка, но в среднем они сохраняют её направление и формируют ореол вокруг конуса основного пучка. Размер этого ореола и доля энергии, которая в нём содержится, в значительной степени зависят от оптических свойств биоткани и от поперечного диаметра пучка света. Чем меньше интенсивность пучка, тем большая доля фотонов будет в ореоле. Таким образом, эффективность лазерного облучения зависит не только от оптических свойств ткани, но и от геометрических размеров лазерного пучка. При воздействии на поверхностный слой ткани широким пучком света роль этого эффекта незначительна.
Наиболее важным эффектом, в результате которого лазерная энергия переходит в биоткань, является поглщение. Оно происходит при возбуждении электронных, колебательных, вращательных состояний поглощающих молекул (хромофоров), входящих в состав биотканей.
5 Реакция биотканей на тепловое воздействие
Тепловое воздействие лазерного излучения на биоткани основывается на поглощении излучения и преобразовании его энергии в тепло. Эффект зависит как от температуры, так и от длительности воздействия. В таблице 1.1 приведена классификация реакций биоткани на её нагрев в зависимости от температуры.
При температуре 45 о С не ожидается каких-либо необратимых повреждений ткани (лишь при достаточно длительном нагреве может произойти гибель клеток).
Прогрев тканей до температуры 42-45о С в медицинской практике используется при стимулирующей локальной термотерапии. При температуре 60 о С достаточно быстро наступает денатурация белков. Она может быть полной и астичной, обратимой и необратимой. Во многом степень денатурации белков зависит от времени воздействия. Заметное обезвоживание тканей начинается при температуре около 70 о С. При достижении температуры кипения воды происходит обезвоживание ткани, поскольку внутритканевая вода превращается в пар, при этом создаётся значительное избыточное давление. После ухода воды высушенная ткань быстро нагревается до температуры 150 о С, при которой начинается процесс карбонизации. При карбонизации из органических молекул выходит водород и образуется мелкодисперсный углерод (сажа), то есть происходит обугливание. При температуре свыше 300 о С испаряется органический матрикс ткани. Этот процесс называют лазерной абляцией.
Таблица 1.1 — Лазерное воздействие на биоткань в зависимости от температуры
|
Температура, о С |
Реакция биоткани |
|
37 |
нет изменений |
|
40-45 |
активация ферментов, образование отёков, изменение мембран и, в зависимости от времени воздействия, смерть клеток |
|
60 |
денатурация белков, начало коагуляции и некрозы |
|
80 |
денатурация коллагена, дефекты мембраны |
|
100 |
обезвоживание |
|
свыше 150 |
обугливание |
|
свыше 300 |
выпаривание, газообразование |
Лазерная абляция — это процесс механического разрушения биоткани при достаточно высокой интенсивности лазерного излучения под действием импульса давления, создаваемого паром, и распад ткани на атомы и молекулы под действием высокой температуры (пиролиз).
Основной признак ликвидация ткани из зоны обработки непосредственно под действием фотонов лазерного излучения. Следует отличать абляцию биотканей импульсным излучением, при которой испарение всех компонент происходит за время короткого лазерного импульса. При импульсной абляции вместе с перегретым материалом из ткани удаляется и большая часть тепловой энергии, а её незначительный остаток приводит к минимальным термическим повреждениям за пределами абляционного кратера.
Таким образом, процесс лазерной коррекции шрамов основан на быстром (порядка микросекунд) локальном (10-20 мм 2 ) прогреве верхних участков кожи за счёт поглощения лазерного излучения до температуры свыше 300 о С, что приводит к моментальному её испарению, и не приводит (за счёт кратковременности воздействия) к передаче энергии близлежащим участкам кожи, т.е. не приводит к их обезвоживанию, обугливанию и т.п.
6 Лазеры, применяемые для шлифовки
Так как кожа на 77% состоит из воды, для шлифовки выбираются те лазеры, излучение которых хорошо поглощается водой и, следовательно, кожей. Энергия и продолжительность лазерных импульсов подбираются таким образом, чтобы излучение полностью поглощалось в верхнем слое кожи. В области поглощения происходит быстрый подъем температуры до нескольких сотен градусов, в результате чего ткань почти мгновенно испаряется. Скорость испарения (вапоризации) настолько высока, что нагретый слой превращается в пар, не успевая отдать тепло в более глубокие слои кожи.
В последнее время все большую популярность приобретает лазерная шлифовка обширных участков кожи с целью коррекции шрамов. Для данной процедуры в клинической практике используются СО 2 -лазеры и эрбиевые ИАГ-лазеры (твердотельный лазер на алюмоиттриевом гранате с ионами эрбия).
Впервые о положительных результатах шлифовок СО 2 -лазером сообщил в 1996 г. Фитзпатрик. СО2 -лазер имеет длину волны излучения 10,6 мкм, которое поглощается водой с коэффициентом поглощения 800 см-1 . При шлифовке СО2 -лазером удаляется слой кожи 20 мкм (практически на всю глубину эпидермиса), при этом зона теплового повреждения распространяется в дерму на 150 мкм и более, вызывая коагуляцию коллагена. Это приводит как к желаемому эффекту (сокращение денатурированных коллагеновых волокон, разглаживание кожи), так и к побочным проявлениям. Замедленная реэпителизация, длительная эритема, диспигментация — основные проблемы, с которыми сталкиваются врач и пациент при использовании этой технологии. Они носят временный характер. Наряду с этим возможны и более серьезные осложнения, такие, как гипер- и атрофические рубцы, а также гипопигментация кожи.
Эрбиевый лазер излучает на длине волны 2,94 мкм. Это излучение поглощается водой с коэффициентом поглощения 12 000 см -1 , то есть в 10 раз эффективнее, чем излучение CO2 -лазера. В связи с этим излучение эрбиевого лазера проникает на меньшую глубину (порядка 1 мкм), вызывая быструю вапоризацию тонкого слоя практически без термического повреждения окружающих тканей. Поэтому эрбиевый лазер иногда называют «холодным» лазером.
На рисунке 1.2 показана глубина проникновения лазерного излучения СО 2 — и эрбиевого лазера.
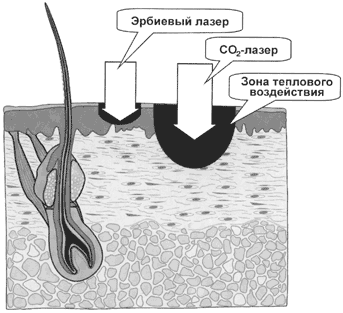
Рисунок 1.2 — Глубина проникновения лазерного излучения
Среди специалистов, проводящих лазерную шлифовку кожи, нет единодушия относительно того, какой из двух вышеназванных лазеров предпочтительнее. Есть мнение, что термическое повреждение волокон коллагена при шлифовке CO 2 -лазером дает больший омолаживающий эффект, чем «холодная» шлифовка эрбиевым лазером. С другой стороны, растет число врачей, которые отдают предпочтение эрбиевому лазеру как более безопасному. Признано, что после эрбиевой шлифовки наблюдается более быстрая эпителизация и меньший процент осложнений, чем после шлифовки CO2 -лазером, что особенно важно, если речь идет о пациентах косметологических клиник, ведь их целью является красота.
2 выбор типа лазера. расчёт основных параметров
2.1 Тип лазера. Режим работы
На основании вышеизложенного для решения поставленной задачи предлагается использовать метод лазерной дермабразии рубцов. Сравнивая два лазера, излучение которых поглощается биотканью большим коэффициентом поглощения, отдадим предпочтение эрбиевому лазеру, так как часть поглощаемой энергии у него больше по сравнению с СО 2 -лазером, что позволяет использовать меньшую энергию при обработке поверхности кожи. Также малая глубина проникновения уменьшает термическое повреждение прилежащих к зоне обработки участков кожи. С косметологической точки зрения глубина проникновения порядка нескольких микрометров позволяет с большой точностью скорректировать рубец. Тогда рабочая длина волны:
![]()
рабочая частота лазера
![]() (2.1)
(2.1)
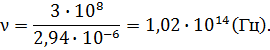
Для того, чтобы снизить уровень повреждения прилегающих тканей используется импульсный режим с частотой следования импульсов до 10Гц. Такая частота следования обусловлена тем, что биоткань, прилежащая к зоне обработки, поглощает некоторую часть энергии, и ей необходимо её передать в более глубокие участки. Времени в 0,1 секунду (период импульсов) для этого процесса достаточно. Для нашего лазера выберем частоту следования импульсов, равную 5 Гц
![]()
Время одного импульса должно быть достаточным для прогрева ткани на температуру свыше 300 о С, и одновременно малым для того, чтобы не прогреть прилежащие участки. Таким требованиям удовлетворяет длительность импульса в пределах от 2 мс до 10 мкс. Выберем длительность импульса, равную 100 мкс
![]()
Энергия одного импульса может изменяться в пределах от 0,5 Дж до 2 Дж. При выбранной частоте следования импульсов и их длительности целесообразно выбрать энергию одного импульса, равную 1 Дж:
![]()
При выбранных условиях толщина снимаемого за один импульс слоя ткани составит 3-4 мкм.
2 Расчёт параметров активной среды
Активной средой лазера является кристалл алюмоиттриевого граната, легированный эрбием.
Рассчитаем необходимое число активных центров для излучения одного импульса. Энергия одного фотона:
![]() (2.2)
(2.2)
где h = 6,63∙10 -34 Дж∙с — постоянная Планка;
с = 3∙10 8 м/с — скорость света в вакууме.
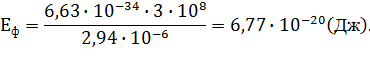
Число необходимых активных центров:
![]() (2.3)
(2.3)
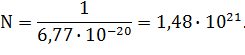
Типичная концентрация ионов эрбия составляет:
![]()
тогда объём активной среды с учётом квантового выхода:
![]() (2.4)
(2.4)
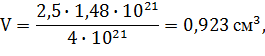
что при диметре торца равном:
![]()
даст длину кристалла:
![]() (2.5)
(2.5)
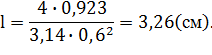
Аппараты, применяемые в медицине, кроме самих лазеров содержат также: задающий генератор для импульсных лазеров; таймер, задающий время работы; индикатор или измеритель мощности излучения (фотометр); инструмент для подведения излучения к объекту (световоды) и др.
Блок-схема установки представлена на рисунке 3.1.
Рисунок 3.1 — Блок-схема установки для лазерной коррекции шрамов
Установка включает в себя источник накачки лазера, сам лазер с резонатором, фокусатор — для фокусировки луча до необходимых размеров и ЭВМ, регулирующее согласованную работу всех элементов.
В качестве источника накачки для эрбиевого лазера нецелесообразно использовать лампы накачки, так как КПД передачи энергии возбуждения мал. Для накачки эрбиевого лазера чаще всего используют лазер на алюмоиттриевом гранате с неодимом, так как максимум поглощения приходится на длину волны порядка 1,06 мкм. Тогда КПД установки будет комплексным: произведение КПД неодимового лазера, передачи энергии от неодимового лазера к эрбиевому и КПД собственно эрбиевого лазера.
Излучение от неодимового лазера подаётся к эрбиевому лазеру через волоконный световод. Световод выбирается таким, чтобы его материал имел большой коэффициент пропускания на длине волны 1,06 мкм. Длина световода составляет 1-1,5 м, чтобы поднести эрбиевый лазер к месту обработки. Общий КПД установки найдём тогда по формуле:
![]() (3.1)
(3.1)
где ![]() — КПД неодимового лазера;
— КПД неодимового лазера;
![]() — эффективность передачи энергии по световоду;
— эффективность передачи энергии по световоду;
![]() — часть энергии накачки, поглощаемая активной средой;
— часть энергии накачки, поглощаемая активной средой;
![]() — квантовый выход.
— квантовый выход.
Примем КПД неодимового лазера, равным 1,5%, для эрбиевого лазера коэффициенты соответственно равны: 0,8, 0,5, 0,5.
Тогда КПД установки:
![]()
выводы
В данной курсовой работе предложена установка для лазерной коррекции шрамов и, прежде всего, келоидных рубцов. Предложены тип лазера, режим работы, рассчитан объём активной среды и КПД установки.
Полученные результаты:
- тип лазера — твердотельный;
- активная среда — гранат с эрбием;
рабочая длина волны ![]()
режим работы — импульсный;
длительность импульса ![]()
частота следования импульсов ![]()
энергия одного импульса ![]()
толщина снимаемого за один импульс слоя кожи 3-4 мкм;
объём активной среды ![]()
для обеспечения работы требуются источник накачки, фокусатор и ЭВМ;
- в качестве источника накачки используется лазер на гранате с неодимом;
- КПД установки 0,3%.
Установка предназначена для коррекции шрамов методом дермабразии.
коррекция шрам лазер излучение
список литературы
[Электронный ресурс]//URL: https://drprom.ru/referat/lazeryi-v-kosmetologii/
1 Инюшин В. М. Лазерный свет и живой организм. — Алма-Ата, 1970. — 46с.
Справочник по лазерной технике Под ред. Байбородина Ю.В. 1978.-288 с.
Справочник по лазерной технике. Под ред. Напартовича А.П. 1991.-543с.
Федоров Б. Ф. Лазеры. Основы устройства и применение. — М.: ДОСААФ, 1988.190с.
Вакуленко В.М., Иванов Л.П. Источники питания лазеров. — М.: Советсое радио, 1980. — 104 с., ил.
Самохвалов М.К. Элементы и устройства оптоэлектроники: учебное пособие — Ульяновск: УлГТУ, 2003. — 125с.
7 Мишура Т. П., Платонов О. Ю. Проектирование лазерных систем: учебное пособие Т. П. Мишура, О. Ю. Платонов; ГУАП. — СПб., 2006. — 98 с.: ил.
